Миелопатия – сборное понятие, под которым подразумевают группу заболеваний острых и хронических поражений спинного мозга. Они могут вызваны различными механизмами и патологическими процессами, которые часто протекают вне его – травматическими, дегенеративно-дистрофическими, инфекционными, онкологическими, демиелинизирующими. Именно поэтому выделить основную группу риска невозможно.
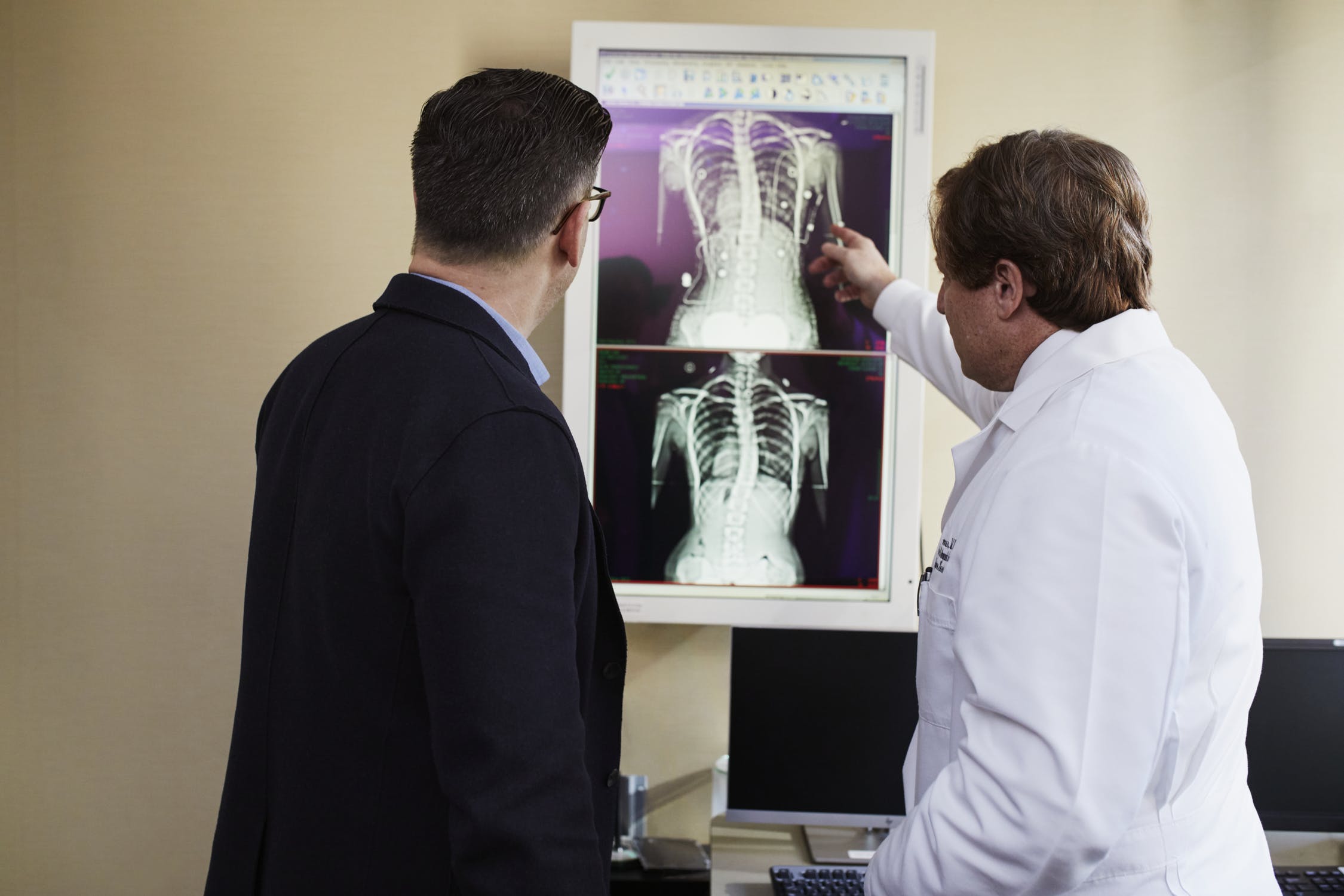
Заболевание встречается у детей и людей старшего возраста. Для лечения миелопатии спинного мозга, реабилитации или стабилизации состояния нужно сначала установить ее причины, во многом определяющие прогноз.
Несмотря на то, что определить группу риска нельзя, между возрастом и причинами заболевания есть взаимосвязь. Нарастание дегенеративных изменений в позвоночнике и проблемы с сосудами характерны для пожилых людей. Позвоночно-спинномозговые травмы и новообразования часто приводят к развитию миелопатии в молодом и среднем возрасте от 30 до 50 лет. Из-за инфекций и генетически обусловленных заболеваний она возникает у подростков.
Клиническая картина, возможность и результаты лечения миелопатии зависят от ее локализации и вида.
Грыжи межпозвонковых дисков, формирование остеофитов и суженный позвоночный канал на поздних стадиях остеохондроза приводят к компрессии спинного мозга и ухудшению кровообращения.
Развитие этого вида миелопатии с нарушением спинального кровообращения вызывают сосудистые факторы – атеросклероз и артериальная гипертензия, а также сердечные патологии и эндокринные заболевания (сахарный диабет).
К повреждениям спинного мозга и сдавливанию артерий приводят травмы, отеки и нейровоспаления – переломы, смещения дисков в результате резкого хлыстового удара, например во время аварии, или перенос тяжестей, при котором высокие нагрузки прикладываются по оси.
Причиной компрессии спинного мозга становятся метастатические опухоли, которые прорастают из пораженных позвонков – лимфомы, саркомы, рак желудка, легких, молочной железы, простаты.
Миелопатии этого типа возникают на фоне инфицирования золотистым стафилококком и менингита, осложнений туберкулеза, для которых характерны формирование абсцессов, изменения формы и структуры спинного мозга с постепенным вовлечением сосудов.
В развитии миелопатии играют роль аутоиммунные, генетически обусловленные заболевания, при которых разрушается миелиновая оболочка нервных волокон спинного и головного мозга.
В этом случае поражения спинного мозга – гиалиноз и закупорка сосудов обусловлены побочным эффектом лучевой терапии, которая была направлена на находящуюся рядом зону. При отсутствии терапии и тяжелых повреждениях заболевание прогрессирует.
Грамотное комплексное лечение некоторых типов миелопатии – дегенеративной, инфекционной, посттравматической позволяет добиться ремиссии, улучшений неврологических показателей и качества жизни.
Заболевание может затрагивать все отделы позвоночника на одном или нескольких уровнях. Чаще всего встречается шейная и поясничная миелопатия, к которой ведут дегенеративные процессы. Заболевание грудного отдела диагностируется реже. У пациентов наблюдаются:
Особенности лечения миелопатии шейного, поясничного, грудного отдела позвоночника зависят от характера повреждений и выраженности симптомов.
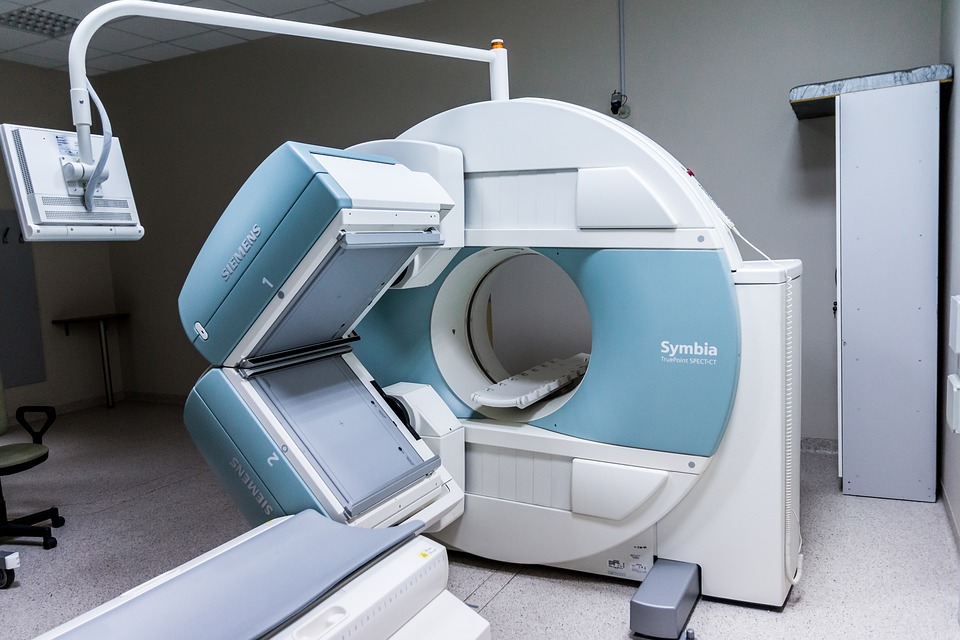
«Золотой стандарт» диагностики миелопатии – МРТ, которая позволяет четко визуализировать очаг и определить тяжесть поражения. Дополнительно выполняют рентген со сгибанием и разгибанием, КТ с двухмерной реконструкцией, чтобы оценить состояние позвоночника – мобильность, физиологический изгиб, наличие остеофитов и компрессию. Для лечения миелопатии используются оперативные и консервативные методы:
Реабилитация в центре ЭйрМЕД включает в себя комплекс мероприятий, который разрабатывается для конкретного пациента индивидуально. План лечения создается совместно со всеми специалистами – травматологом-ортопедом, неврологом, врачами ЛФК и физиотерапии. Записаться на прием можно на сайте и по телефону: +7 (812) 506-14-72.
Записаться на прием к специалисту
Записаться на приемСпасибо, Ваша заявка успешно отправлена!
Вернуться на сайт